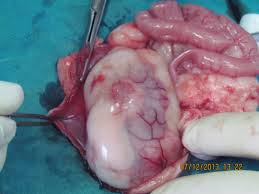
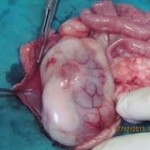
 Iako rak bubrega nije među najčešćim malignim bolestima, stopa oboljevanja od ove bolesti raste. Najčešće se radi o tumoru bubrežnih ćelija, koji čini svega 2 do 3 % malignih bolesti. Karcinom bubrežnih ćelija čini gotovo 90% svih malignih tumora bubrega i to je najčešći tumor bubrega. Zahvaljujući sve češćoj upotrebi savremenih dijagnostičkih sredstava, ultrazvuka i kompjuterizovane tomografije povećava se broj slučajno otkrivenih tumora bubrega i tada se uglavnom radi o manjim tumorima.
Iako rak bubrega nije među najčešćim malignim bolestima, stopa oboljevanja od ove bolesti raste. Najčešće se radi o tumoru bubrežnih ćelija, koji čini svega 2 do 3 % malignih bolesti. Karcinom bubrežnih ćelija čini gotovo 90% svih malignih tumora bubrega i to je najčešći tumor bubrega. Zahvaljujući sve češćoj upotrebi savremenih dijagnostičkih sredstava, ultrazvuka i kompjuterizovane tomografije povećava se broj slučajno otkrivenih tumora bubrega i tada se uglavnom radi o manjim tumorima.
U velikom broju slučajeva tumora bubrega, neophodno je da se uradi radikalna nefrektomija (odstranjenje kompletnog tkiva bubrega sa okolnim žlezdama). Na zapadu se ovakva intervencija sve češće izvodi laparaskopski i takva intervencija nosi manji rizik od komplikacija u poređenju sa klasičnom, otvorenom operacijom.
Postoje neke situacije kada se ne otklanja bubreg u celosti već se radi delimična nefrektomija koja može da se izvede kao otvorena ili kao laparaskopska operacija, u zavisnosti od iskustva i veštine hirurga. Operativno lečenje kod ove vrste pacijenata nosi značajno manju smrtnost od ove bolesti u odnosu na nehirurške metode. Ovo ne važi baš za sve pacijente, naročito ne za one starije od 75 godina.
Analize pokazuju da posle laparaskopske operacije pacijenti ostaju kraće u bolnici, imaju manju potrebu za analgeticima, oporavak je znatno kraći, tokom same operacije se gubi znatno manje krvi i samo trajanje operacije kraće traje. Istina je da vreme trajanja operacije zavisi najviše od iskustva hirurga i ono se skraćuje sa iskustvom koje hirurg ima u obavljanju laparaskopskih operacija.
Iako nema dovoljno dostupnih i kvalitetnih podataka da bi se doneli kvalitetni zaključci u vezi sa smrtnošću i sa ishodom lečenja malignih tumora krioablacijom i radiofrekventnom ablacijom, metodama kojima se čuva najviše tkivo bubrega, u nekim slučajevima su ove metode najpogodnije. One su posebno indikovane kod starijih pacijenata i kod onih koji imaju udružene bolesti, koje komplikuju intervenciju.
U slučaju širenja bolesti i pojave metastaza, osim sistemske terapije, doktorima je i dalje na raspolaganju nefrektomija kao opcija lečenja. Sistemska terapija uključuje pre svega hemioterapiju i imunoterapiju, kao ciljne terapije lekovima koje deluju na specifične receptore u telu i na taj način kontrolišu bolest.
Citoreduktivna nefrektomija u kombinaciji sa interferonom alfa poboljšava preživljavanje pacijenata koji imaju metastatski bubrežni karcinom. Ovom terapijom se poboljšava preživljavanje i odlaže se sistemska terapija. Uz to koristi se radio terapija kod pacijenata sa metastazama na kostima i u mozgu i ona daje pre svega olakšavanje tegoba.
Doktori nisu sigurni šta uzrokuje rak bubrega, ali upozoravaju na određene faktore rizika – pre svega pušenje, gojaznost i povišen krvni pritisak. Oni koji imaju najbliže srodnike sa rakom bubrega, takođe imaju povišen rizik. I brojni drugi faktori se spominju kao povezani sa višim rizikom od bolesti, ali za to nema zvaničnih potvrda. To uključuje loše navike u ishrani, ili povremenu izloženost specifičnim kancerogenima, ali rezultati u literaturi su nedovoljni za jasne zaključke. Recimo, umereno konzumiranje alkohola izgleda ima zaštitni efekat ali nije poznato na koji način, a najefikasnija prevencija izbegavanje pušenja i smanjenje gojaznosti.
Ako ste podvrgnuti hemoterapiji, a želite da ostanete vitalni što je moguće više tokom lečenja, obratite pažnju na svoju ishranu koja ima veliki uticaj na celokupno stanje organizma.
Hemoterapija i tretmani zračenja dodatno iscrpljuju organizam pored same bolesti. Postoje različita iskustva sa hemoterapijom, slede saveti u vezi sa ishranom koji će pomoći da se lakše podnesu neprijatne nuspojave terapije.
Spremajte ukusnu hranu. Hemoterapija može da utiče na osećaj ukusa, dajući nekim namirnicama i piću metalan ili neprijatan ukus. Voda i meso su dve najčešće stvari koje postaju neukusne tokom hemoterapije. Ako postaje teško piti običnu vodu, pokušajte da uzimate aromatizovanu mineralnu vodu ili dodajte iseckani limun u vodu sa česme. Ako pojedine vrste mesa teže podnosite, pokušajte sa drugim izvorima proteina kao što su jaja, manje masni mlečni proizvodi, pasulj i riba.
Sprečite opstipaciju. Dok neki ljudi imaju problem sa dijarejom tokom hemoterapije, drugi imaju sa opstipacijom. Unošenje tečnosti je važno da bi se sprečila opstipacija. Uključujući sve vrste vlakana u ishrani koji takođe mogu biti od pomoći. Ako niste navikli na velike količine vlakana, povećavajte unos vlakana postepeno. Neka fizička aktivnost – čak i samo 20 minut – može biti moćan stimulans za crevnu peristaltiku.
Održavajte telesnu težinu.Oboleli od malignih bolesti ponekad mogu da dobiju na težini tokom lečenja. Stoga se preporučuju nisko – masni obroci i mnogo povrća.
Povećajte apetit. Mnogi ljudi koji prolaze kroz hemoterapiju imaju problem sa apetitom. Obzirom da se ugljeni hidrati dobro vare, preporučuju se grickalice sa žitaricama, tost sa puterom od kikirikija ili drugim orašastim plodovima ili humus namaz. Dobro se podnosi i jogurt i hranljivi šejkovi.
Zaustavite dijareju. Ako imate retku stolicu, izbegavajte masnu i prženu hranu, kofein, slatka pića i voćne sokove, zelene salate, sirove proizvode.
Vodite dnevnik ishrane. Zapisujte šta jedete i pijete tokom dana i zabeležite sve simptome koje svakodnevno doživljavate. To će pomoći da zajedno sa svojim lekarom identifikujete šta može biti uzrok mučnine, zatvora ili dijareje.
Tretirajte ranice u ustima. Neka vrsta hemioterapije može izazvati ranice u ustima – oralni mukozitis. Da bi potpomogli zaceljenje, izbegavajte začinjenu hranu, alkohol i vrelu hranu. Održavajte vlažnost usne duplje konzumacijom dovoljnih količina tečnosti tokom dana. Ispiranje usta slanom vodom nakon obroka takođe može biti od pomoći.
Održavajte organizam hidriranim. Dijareja i povraćanje u kombinaciji sa niskim unosom tečnosti može izazvati dehidrataciju. Znaci dehidratacije mogu uključivati suva ili lepljiva usta, upale oči, smanjena količina urina (urin je tamno žute boje kada se koncentriše) i nemogućnost lučenja suza.
Zaustavite mučninu. Konzumacija hladne hrane umesto tople, svež đumbir i čaj od nane ili đumbira mogu da pomognu da se ublaži mučnina. Takođe je najbolje da izbegavate masnu ili prženu hrane i hranu sa jakim mirisima.
Jedite manje obilne obroke. Manje obilni obroci se bolje tolerišu tokom hemoterapija od obilnih obroka. Češći i manje obilni obroci pomažu i sa problemima sa mučninom.
Razgovarajte sa nutricionistom. Može pomoći savetovanje sa nutricionistom , koji je stručnjak za hranu i ishranu.
Izbegavajte alkohol. Tokom hemoterapije poštedite jetru jer ona pomaže organizmu da metaboliše sve potencijalne toksine iz krvotoka. Alkohol može izazvati nepotrebni stres za jetru i otežati jetri da obradi hemoterapije. Alkohol takođe može pogoršati mučninu ili druge gastrointestinalna neželjena dejstva hemoterapije ili može stupiti u interakciju sa lekovima hemoterapije i promeniti njihovo dejstvo.
Oprezno sa suplementima. Posavetujte se sa svojim lekarom pre uvođenja nekog suplementa, jer oni takođe mogu uticati na dejstvo hemoterapije.
Ograničite unos zelenog čaja. Ograničite konzumaciju zelenog, belog i crnog čaja na jednu ili dve šolje dnevno. Oni su bogati fitohemikalijama i mogu ometati željeni efekat hemoterapije.
Posavetujte se sa svojim lekarom o sojinim namirnicama. Sojine namirnice imaju sastojke koji mogu nepovoljno uticati kod određenih vrsta tumora.
Brojne su dobrobiti kordicepsa kod osoba na hemoterapiji I radioterapiji. Predstavlja efikasno sredstvo pomoću kojeg imuni sistem i celo telo mogu da se održe jakim i vitalnim iako su istovremeno izloženi efektima hemoterapije i zračenja. Kordiceps ublažava tegobe koje nastaju kao posledica neželjenih efekata lekova koji se primenjuju u hemoterapiji. Smanjuje mučninu, bolove i gubitak težine. Jača imuni sistem tj. sprečava propadanje belih krvnih zrnaca (leukocita), koji su najosetljiviji na štetna dejstva antitumorske terapije. Pomaže da se održi normalan broj crvenih krvnih zrnaca (eritrocita) i krvnih pločica (trombocita). Kordiceps štiti i ćelije bubrega i jetre od toksičnih efekata hemoterapije, preko kojih se ovi lekovi metabolišu. U nekim studijama je čak ustanovljeno da kordiceps ima svojstvo da pojačava aktivnost antitumorske terapije.
Primed prirodne preparate na bazi kordicepsa možete kupiti u Primed biljnim apotekama ulica Vojvode Stepe 120, Primed Biošop, ulica Knez Mihajlova 21a, TC Milenijum, lokal 54, Primed Biošop 2, ulica Jurija Gagarina 151g, TC Piramida, lokal 10.
Telefoni za informacije: 0113912431, 0113288948, 0112168073
Tumori usne duplje, ili oralni tumori, su promene (izrasline) koje se razvijaju u ustima(usnoj duplji). Orofaringealni tumori počinju u orofarinksu, što je deo grla odmah iza usne duplje.
Usna duplja (usta) i orofarinksa (grlo)
Usna duplja obuhvata usne, unutrašnji zid usana i obraza (sluzokože), zube, desni, prednje dve trećine jezika, pod usta – ispod jezika, kao i koštani krov usta (tvrdo nepce). Područje iza umnjaka (nazvan retromolarni trigonum) može biti uključen kao deo usne duplje, iako se često smatra delom orofarinksa.
Orofarinks počinje gde se usna duplja završava. On obuhvata bazu jezika (zadnju trećina jezika), meko nepce (zadnji delu krova usta), krajnike i bočne i zadnji zid ždrela.
Tumori i izrasline u usnoj duplji i orofarinksu
Mnogi tipovi tumora (abnormalne izrasline ćelija), mogu da se razviju u usnoj šupljini i orofarinksu. Dele se u 3 opšte kategorije:
- Benigne ili nekancerogene izrasline, koje ne vrše invaziju drugih tkiva i ne šire se na druge delove tela .
- Bezopasne izrasline iz kojih se kasnije mogu razviti maligne promene. One su poznate kao prekanceroza stanja.
- Maligni tumori koji mogu vršiti invaziju okolnih tkiva i širiti se na druge delove tela.
Benigni tumori
- Eozinofilni granulom
- Fibrom
- Granularni tumor
- Keratoacantom
- Leiomiom
- Osteohondrom
- Lipom
- Švanom
- Neurofibrom
- Papilom
- Condiloma acuminatum
- Verukozni ksantom
- Piogeni granulom
- Rabdomiom
- Odontogeni tumori (tumori koji počinju u tkivu iz koga se formiraju zubi)
Benigni tumori se mogu razviti od raznih vrsta ćelija i imaju različite uzroke. Neki od njih mogu da izazovu probleme, koji najčešče nisu opasni po život. Uobičajeni tretman za ove vrste tumora je hirurgija, koji ih u potpunosti uklanja, sa malom verovatnoćom da se tumor ponovo javi ili vrati.
Prekancerozna stanja – leukoplakija i eritroplakija
Leukoplakija i eritroplakija su izrazi koji se koriste da opišu određene vrste abnormalnosti tkiva koje se mogu videti u ustima ili grlu:
- Leukoplakija je bela ili siva promena.
- Eritroplakija je ravna ili blago uzdignuta, crvena oblast koja često krvari na iritaciju.
- Eritroleukoplakija je promena sa crvenim i belim poljima.
Vaš stomatolog može biti prva osoba koja će uočiti ove bele ili crvene zone. Promene mogu biti maligne, mogu biti prekancerozno stanje zvano displazija ili mogu biti relativno bezopasane promene .
Displazija se ocenjuje kao blaga, umerena ili teška , na osnovu toga koliko tkivo izgleda abnormalno pod mikroskopom. Stepen displazija pomaže da se predvidi kolika je verovatnoća da se iz te promene razvije maligno oboljenje ili da se u potpunosti povuče nakon tretmana. Na primer, teška displazija češće razvija karcinom, dok se blaga displazija povlači u potpunosti.
Najčešći uzroci leukoplakije i eritroplakije su cigarete i duvan. Neuklapanje proteze koja pravi iritaciju jezika ili unutrašnje strane obraza takođe može izazvati ove promene. Ali ponekad, ne postoji nikakav očigledni uzrok. Displazija se često povlači ako je uzrok uklonjen.
Biopsija je jedini način da se sazna zasigurno da li područje leukoplakije ili eritroplakije sadrži displastične (prekancerogene) ćelije ili maligne ćelije.
Većina slučajeva leukoplakije ne prerasta u malignitet. Međutim, neke leukoplakije su ili kancerogene kada se otkriju ili imaju prekancerozne promene koje se kasnije mogu razviti u karcinom ako nisu pravilno tretirane.
Eritroplakija i eritroleukoplakija nastaju ređe, ali su obično ozbiljnije promene. Biopsija pokazuje da većina ovih crvenih lezija ima displastične ili maligne ćelije ili se kasnije iz njih razvija karcinom.
Međutim, važno je napomenuti da se većina malignih tumora ne razvija iz prethodnih lezija (bilo leukoplakija ili erithroplakija).
Maligni tumori usne duplje i orofarinksa
Nekoliko tipova malignih tumora može se razviti u ustima ili grlu.
Karcinom skvamoznih ćelija
Više od 9 od 10 karcinoma usne duplje i ždrela su karcinomi skvamoznih ćelija, koje normalno čine sluzokožu usta i grla.
Najranija forma karcinoma skvamoznih ćelija se zove karcinom in situ, što znači da su maligne ćelije prisutne samo u epitelu. Kod invazivnog karcinoma skvamoznih ćelija, maligne ćelije prisutne su i u dubljim slojevima usne duplje ili orofarinksa.
Verukozni karcinom
Verukozni karcinom je vrsta karcinoma skvamoznih ćelija koja čini manje od 5 % svih oralnih karcinoma. Sporije raste, retko se širi na druge delove tela, ali može duboko da uraste u okolno tkivo.
Ako se promene ne tretiraju, karcinom skvamoznih ćelija može da se razvije unutar pojedinih verukoznih karcinoma. Iz ovog razloga, verukozne karcinome treba odmah ukloniti, zajedno sa širim poljem okolnog, normalnog tkiva.
Karcinom manjih pljuvačnih žlezda
Karcinomi manjih pljuvačnih žlezdi se mogu razviti u žlezdama sluzokože usta i grla. Postoji nekoliko tipova karcinoma manjih pljuvačnih žlezdi, uključujući adenoidno cistični karcinom, mukoepidermoidni karcinom i polimorfni adenokarcinom niskog stepena.
Limfomi
Krajnici i baza jezika sadrže tkiva imunog sistema (limfoidna tkiva), u kojima se mogu razviti limfomi.
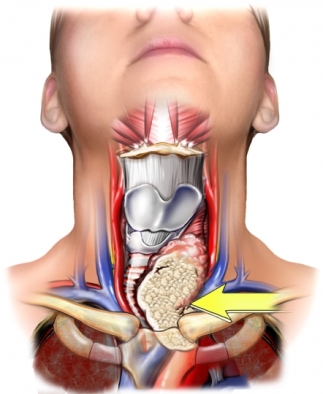
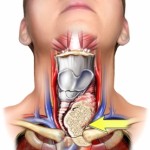
Karcinom štitaste žlezde nastaje malignom transformacijom ćelija štitaste žlezde.
Štitasta žlezda se nalazi ispod štitaste hrskavice ( Adamove jabučice ) u prednjem delu vrata. Kod većine ljudi, tireoidna žlezda se ne može videti ili osetiti. Oblika je leptira, ima 2 režnja.
Štitastu žlezdu grade 2 glavne vrste ćelija:
- Folikularne ćelije koriste jod iz krvi za stvaranje hormona štitaste žlezde, koji pomažu regulisanje metabolizama. Povišen nivo hormona ( stanje zvano hipertireoza) može izazvati nagli ili nepravilan rad srca, nesanicu, nervozu, glad, gubitak težine i osećaje toplote. Nizak nivo hormona (hipotireoidizam) izaziva usporenost, osećaj umora i dobijaje na težini. Nivo tireoidnih hormona regulisan je lučenjem hormona hipofize, koji se zove tireostimulišući hormon (TSH).
- C ćelije (koje se nazivaju još parafolikularnih ćelije) luče kalcitonin, hormon koji pomaže kontrolu nivoa kalcijuma.
Druge ćelije štitaste žlezde su ćelije imunog sistema (limfociti) i stromalne ćelije .
Različite karcinomi se razvijaju iz različitih vrsta ćelija. Bitno je znati tip ćelija iz kojih se razvio karcinom, kako bi se prepisao odgovarajući tretmana, jer se tipovi karcinoma štitaste razlikiju međusobno po ozbiljnosti i toku bolesti.
Mnoge vrste izraslina i tumora mogu se razviti u štitastoj žlezdi. Većina je benigne prirode (nekancerogene), ali su moguće i maligne (kancerogene) promene, što znači da se mogu širiti do obližnjih tkiva i na druge delove tela.
Maligni tumori štitaste žlezde
Postoji nekoliko tipova karcinoma štitaste žlezde.
Većina karcinoma štitaste žlezde su diferentovani tumori. Kod ovih karcinoma, ćelije liče na normalno tireoidno tkivo kada se gleda pod mikroskopom. Ovi se tumori razvijaju iz tireoidnih folikularnih ćelija.
Papilarni karcinom – 8 od 10 slučajeva karcinoma štitaste žlezde je papilarni karcinom. Papilarni karcinomi imaju tendenciju da rastu veoma sporo i obično se razvijaju samo u jednom režnju štitaste žlezde. Iako sporo rastu, papilarni karcinom se često širi na limfne čvorove vrata. Ipak, ovi tumori se često mogu uspešno lečiti i ishod je retko fatalan.
Folikularni karcinom je sledeći najčešći tip, sa oko 1 od 10 slučajeva tireoidnih karcinoma. Češći je u zemljama u kojima ljudi ne dobijaju dovoljno joda u ishrani. Ovi tumori se obično ne širi na limfne čvorove, ali mogu da se rašire na druge delove tela, kao što su pluća ili kosti. Prognoza za folikularni karcinom je lošija nego za papilarni karcinom, iako je veoma dobra u većini slučajeva.
Karcinom Hurthle ćelija, zapravo je varijanta folikularnog karcinoma. Ovaj tip čini oko 3 % tireoidnih karcinoma. Prognoza nije tako dobro kao kod tipičnog folikularnog karcinoma jer se ova vrsta teže dijagnostikuje i leči.
Druge vrste tireoidnih karcinoma
Ostali maligni tumori štitaste žlezde se ređe javljaju od diferentovanih karcinoma štitaste žlezde.
Medularni tireoidni karcinom MTK: medularni tireoidni karcinom (MTk ) čini oko 4% tireoidnih karcinoma. Razvija se iz C ćelija štitaste žlezde, koje luče kalcitonin, hormon koji pomaže u kontroli nivoa kalcijuma u krvi. Karcinom se može proširiti na limfne čvorove, pluća, jetru čak i pre nego se otkrije izraslina na štitnoj žlezdi.
Medularni tireoidni karcinom često oslobađa previše kalcitonina i proteina CEA u krv. Ove supstance se mogu detektovati testovima krvi.
Ćelije MTK ne koriste radioaktivni jod, koji se koristi za lečenje i dijagnozu metastaza karcinoma štitaste žlezde, prognoza nije tako dobro kao za diferentovane karcinome štitaste žlezde. Postoje 2 vrste MTK:
- Sporadična forna MTK , čini oko 8 od 10 slučajeva MTK, nije nasledana. Javlja se uglavnom kod starijih osoba i pogađa samo jedan režanj štitaste žlezde.
- Familijarna forma MTK je nasledana i može se javiti u svakoj generaciji porodice. Ovi tumori se često razvijaju tokom detinjstva ili odraslog doba i mogu se rano širiti. Pacijenti obično imaju promene u više oblasti, oba režnja. Familijarni MTK je često povezan sa povećanim rizikom od drugih vrsta tumora.
Anaplastični karcinom: anaplastični karcinom (nediferentovani karcinom) je redak oblik karcinoma štitaste žlezde, čini oko 2 % svih karcinoma štitaste žlezde. Smatra se da se ponekad može razviti iz postojećeg papilarnog ili folikularnog karcinoma. Ovaj karcinom spada u nediferenntovano karcinome štitne žlezde jer ćelije raka ne liče na normalne ćelije štitaste žlezde pod mikroskopom. Ovaj karcinom se često brzo širi u vrat i na druge delove tela i veoma ga je teško lečiti.
Limfom štitaste žlezde: limfom veoma retko nastaje u štitastoj žlezdi. Limfomi su tumori koji se razvijaju iz limfocita, glavni ćelijski tip imunog sistema. Većina limfocita se nalaze u limfnim čvorovima, to su zrnu graška nalik kolekcije imunih ćelija razbacane u telu (uključujući i štitnu žlezdu).
Sarkom štitaste žlezde: Ovo je retka forma karcinoma koji se razvija iz vezivnih ćelija štitaste žlezde. Oni su često agresivni i teško ih je lečiti.
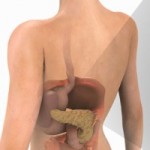 Različiti karcinomi imaju različite faktore rizika. Na neke faktore rizika, kao što su pušenje, može se uticati. Drugi, kao što su godine ili porodična istorija bolesti, ne mogu se menjati.
Različiti karcinomi imaju različite faktore rizika. Na neke faktore rizika, kao što su pušenje, može se uticati. Drugi, kao što su godine ili porodična istorija bolesti, ne mogu se menjati.
Postojanje faktora rizika, ili čak nekoliko faktora rizika, ne znači i obavezan nastanak bolesti. I mnogi ljudi koji dobiju bolest mogu imati malo ili uopše nemaju poznate faktore rizika.
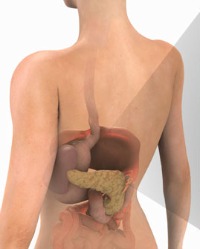
Istraživači su otkrili nekoliko faktora koji mogu da povećaju rizik od karcinoma pankreasa. Većina su faktori rizika za karcinom egzokrinog dela pankreasa.
Faktori rizika na koje se može uticati
Upotreba duvana
Pušenje je jedan od najvažnijih faktora rizika za karcinom pankreasa. Rizik za dobijanja karcinoma pankreasa je oko dva puta viši kod pušača u odnosu na osobe koje nikada nisu pušile. Naučnici misle ovo može biti posledica kancerogenih hemikalija u dimu cigarete koje ulaze u krv i oštećuju pankreas . Oko 20 % do 30% karcinoma egzokrinog dela pankreasa se smatra da može biti uzrokovano pušenja .
Prekomerna težina i gojaznost
Vrlo gojazni ljudi imaju za oko 20 % veće šanse da razviju karcinom pankreasa. Širi obim struka može biti faktor rizika kod ljudi koji nisu izrazito gojazni.
Izlaganje određenim hemikalijama na radnom mestu
Izloženost na radu određenim pesticida, bojama i hemikalijama koje se koriste u metalnoj industriji mogu da povećaju rizik od razvoja karcinoma pankreasa.
Faktori rizika koji se ne mogu promeniti
Starost
Rizik od razvoja karcinoma pankreasa raste sa godinama. Skoro svi pacijenti su stariji od 45. Oko dve trećine imaju najmanje 65 godina. Prosečna starost u trenutku postavljanja dijagnoze je 71 godina.
Pol
Muškarci imaju oko 30 % veće šanse da razviju rak pankreasa nego žene. Ovo može biti posledica, bar delimično, veće upotrebe duvana kod muškaraca, što povećava rizik od karcinoma pankreasa.
Rasa
Afroamerikanci imaju veće šanse da dobiju karcinom pankreasa od belaca. Razlozi za to nisu jasni, ali može biti delimično zbog veće stope drugih faktora rizika za karcinom pankreasa, kao što su dijabetes, pušenje kod muškaraca, a višak kilograma kod žena.
Porodična istorija bolesti
Karcinom pankreasa je češći u nekim porodicama. U nekim od ovih porodica, visoki rizik je zbog nasleđenog sindroma. U drugim porodicama , gen koji uslovljava povećan rizik nije poznat.
Genetski sindromi
Nasleđeni promene gena ( mutacije ) mogu da se prenesu sa roditelja na dete . Ovi abnormalne geni mogu izazvati čak 10 % karcinoma pankreasa i mogu izazvati i druge probleme.
- Nasledni karcinomi dojke i jajnika, prouzrokovani mutacijama u genu BRCA2
- Familijarni melanom , izazvani mutacijom gena p16 / CDKN2A
- Familijarni pankreatitis, izazvani mutacijama u gena PRSS1
- Nasledni ne- polipozni karcinom debelog creva ( HNPCC ) , poznat i kao Lynch sindrom, najčešće uzrokovani defektom u genima MLH1 ili MSH2 .
- Peutz -Jeghers-ov sindrom ( PJS ), uzrokovan greškama u genu STK11. Ovaj sindrom je takođe povezan sa polipima u probavnom traktu i nekoliko drugih vrsta tumora.
- Von Hippel – Lindau sindrom, uzrokovan mutacijama gena VHL. To može da dovede do povećanog rizika od karcinoma pankreasa i karcinoma ampule Vateri.
Pankreasni neuroendokrini tumori mogu biti uzrokovan genetskim sindromima kao što su:
- Neurofibromatosis , tip 1 , koja je uzrokovan mutacijama gena NF1. Ovaj sindrom dovodi do povećanog rizika od mnogih tumora, uključujući somatostatinoma.
- Multipla endokrina neoplazija, tip I ( MEN1 ), izazvana mutacijama gena MEN1. Ovaj sindrom dovodi do povećanog rizika od tumora paratireoidne žlezde, hipofize, kao i ćelijama ostrvaca pankreasa.
Promene u genima koji uzrokuju ove sindrome mogu se otkritii genetskim testiranjem.
Dijabetes
Karcinom pankreasa je češći kod ljudi koji imaju dijabetes . Razlog za to nije poznat. Faktor rizika je dijabetes tip 2. Ovaj tip dijabetesa najčešće počinje u odraslom dobu i često je povezan sa gojaznošću. Nije jasno da li ljudi sa tip 1 dijabetesom imaju veći rizik.
U nekim ljudima , međutim, čini se da je rak izazvalo dijabetesa (ne obrnuto) . To se može desiti kada se širi rak pankreasa i kroz štete dovoljno ćelija insulin odluka da izazove dijabetes .
Hronični pankreatitis
Hronični pankreatitis je dugotrajna upala pankreasa . Ovo stanje je povezano sa povećanim rizikom od karcinoma pankreasa (posebno kod pušača ), ali većina ljudi sa pankreatitisom nikada ne razvija karcinom pankreasa.
Mali broj slučajeva hroničnog pankreatitisa nastaje kao posledica nasleđene mutacije gena.
Ciroza jetre
Ciroza je fibroza jetre. Razvija se kao posledica oštećenja jetre usled hepatitisa i upotrebe alkohola. Ljudi sa cirozom imaju povećan rizik od karcinoma pankreasa.
Problemi sa želucem
Infekcija želuca sa ulcerom – izazivana bakterijom Helicobacter pilori (H. pilori ), može da poveća rizik od dobijanja karcinoma pankreasa . Neki istraživači veruju da višak želudačne kiseline takođe povećava rizik.
Faktori sa nejasnim efektom na rizik od karcinoma pankreasa
Ishrana
Neke studije su našle povezanost između karcinoma pankreasa i dijeta koje uključuju dosta crvenog mesa, svinjetinu i prerađevine od mesa (kao što su kobasice i slanina). Drugi su otkrili da ishrana bogata voćem i povrćem može da smanji rizik od karcinoma pankreasa. Ali nisu sve studije su pokazale takve veze, a tačna uloga ishrane u nastanku karcinoma pankreasa se još istražuje.
Fizička neaktivnost
Neka istraživanja ukazuju da nedostatak fizičke aktivnosti može povećati rizik od raka pankreasa.
Kafa
Neke starije studije su pokazale da konzumiranje kafu može povećati rizik od karcinoma pankreasa, ali nedavne studije nisu potvrdile ovu teoriju.
Alkohol
Neke studije su pokazale vezu između teške zloupotrebe alkohola i karcinoma pankreasa. Ova veza je uvek nije potvrđena, ali koriste teška zloupotreba alkohola može da dovede do stanja kao što je hronični pankreatitis i ciroze, za koje je poznato da povećaju rizik od karcinoma pankreasa.
NAPOMENA
Sve informacije i saveti na stranici tumor.rs služe isključivo u informativne svrhe i ne mogu da zamene stručno mišljenje i pregled lekara. Za sve informacije o vašem zdravlju i prepoznatim simptomima obratite se nadležnom lekaru.